[0:00]Здравствуйте, коллеги. Данная лекция посвящена заболеваниям хрусталика. Хрусталик - это биологическая линза, бессосудистое образование, которое находится внутри глаза, имеет достаточно сложное строение. Хрусталик имеет оболочку или капсулу и внутреннее содержимое - вещество хрусталика. Вещество хрусталика с возрастом изменяет своё состояние, структуру, хрусталик уплотняется, поэтому мы можем увидеть там ядро, корковый слой и так называемые хрусталиковые волокна. Параметры хрусталика. Это двояковыпуклая линза, как я уже сказала, диаметр которой 9-10 мм, толщина от 3,6 до 5 мм, радиус кривизны передней поверхности хрусталика больше, она более плоская, то есть 10 мм, задняя поверхность более выпуклая, радиус кривизны её 6 мм. И преломляющая сила хрусталика в норме колеблется примерно от 19 до 33 диоптрий.
[1:23]Хрусталик во внутриутробном периоде начинает формироваться на 2-3 неделе эмбрионального развития. Он формируется из эктодермы и погружается внутрь глазного бокала, стенки которого в дальнейшем замыкаются. И вот это эктодермальное образование, оно окружено мезодермальными структурами. Именно поэтому вещество хрусталика для собственного глаза является антигеном, чтобы не возникала реакция антиген-антитело, как раз хрусталик и имеет достаточно плотную капсулу с избирательной проницаемостью. Детский хрусталик имеет мягкую консистенцию, он практически жидкий и преломляющую силу у него довольно большая, до 35 диоптрий. Масса хрусталика ребёнка около 65 мг. С возрастом масса хрусталика и размеры его увеличиваются. В 20-30 лет хрусталик весит уже 200 мг, а в старческом возрасте до 250. Почему это происходит? Дело в том, что клетки экваториальной зоны хрусталика, вот те как раз эпителиальные клетки, которые выстилают переднюю капсулу, они формируют хрусталиковые волокна в течение всей жизни. Более старые волокна, более старые слои, всё время оттесняются к центру и постепенно формируют возрастное ядро, а новые волокна всё время продуцируются. Поскольку хрусталик образование бессосудистое, эти волокна не рассасываются, их становится всё больше и больше. И именно поэтому хрусталик с возрастом становится больше и тяжелее. Вот справа на компьютерной томограмме мы можем увидеть хрусталик молодого человека, вот он такой небольшой и узкий, и хрусталик человека пожилого, который значительно более крупный и мощный. Также благодаря вот этому оттеснению и уплотнению хрусталиковых волокон, хрусталик с возрастом становится более плотным и перестаёт менять свою кривизну, что приводит к формированию возрастной пресбиопии. Биохимический состав хрусталика. На 63% он состоит из воды. Белки хрусталика составляют 35% от его состава. Это белки водонерастворимые, альбуминоиды, их примерно 15% от общего количества белков. И водорастворимые, кристаллины альфа, бета и гамма, их должно их должно быть 85% от всего белкового состава. немного липидов 1%. Это нейтральные э липиды, фосфолипиды и ганглиолипиды. И минеральные соли, которых 2%. Хрусталик расположен в глазу за радужкой. Он как бы подвешен на тонких прозрачных циновых связках, которые прикрепляются частично к эпителию отростков цилиарного тела, но на самом деле циновые связки уходят дальше мимо отростков цилиарного тела, они прикрепляются к ним боковыми коллатералями, и далее они уходят в стекловидное тело в область уплотнённой части мембраны стекловидного тела.
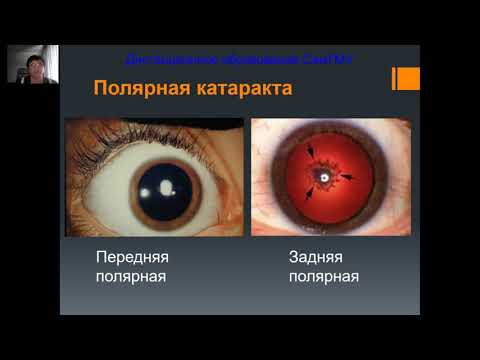
[4:28]Функции хрусталика. Это, конечно же, светопроведение, то есть в норме хрусталик должен быть прозрачным. Это преломление света для того, чтобы фокусировать лучи света на сетчатке, чтобы мы могли видеть чёткое изображение. Это обеспечение динамичности рефракции. Дело в том, что когда мы смотрим вдаль и вблизи, преломляющая сила оптическая нашего глаза должна быть разной. Так вот, это изменение рефракции и обеспечивает хрусталик за счёт процесса аккомодации, а кроме того, хрусталик - это разделительный барьер между передним и задним отделами глаза. Патология хрусталика может заключаться в изменении его формы, в изменении его положения или эктопии и в помутнении его вещества или развитие катаракты. Изменение формы хрусталика, как правило, имеют врождённую природу, и, в частности, может быть может называться лентиконус. Что это такое? Это нарушение правильной сферической формы хрусталика. Лентиконус, как правило, это выпячивание задней поверхности хрусталика, так называемый задний лентиконус. Это приводит к нарушению преломляющей функции и выраженному снижению остроты зрения за счёт нарушения фокусирования светового потока. А может быть такое изменение формы хрусталика, как колобома, когда он формируется, но не полностью. Вот в данном случае несформирован задний полюс хрусталика, мы видим здесь растянувшиеся ценовые связки, то есть хрусталик как бы такой вот, он расположен на своём месте, но он как бы обрезан снизу. Изменение положения хрусталика могут встречаться при наследственных синдромах, в частности, таком, как, например, синдром Марфана. Это нарушение формирования соединительной ткани. Такие пациенты отличаются очень высоким ростом, длинными конечностями, гипермобильностью в суставах. У них круглые, маленькие хрусталики и очень длинные ценовые связки, поэтому хрусталик может менять своё положение и на этих ценовых связках как бы блуждать по глазу. Аналогичная ситуация имеется и при синдроме Маркизани. Это синдром, который внешне выглядит абсолютно противоположно. То есть эти пациенты маленькие, коренастые, невысокого роста, но вот хрусталики у них такие же, как при синдроме Марфана, маленькие, круглые и на длинных ценовых связках. Катаракта - то есть изменение прозрачности хрусталика. Это достаточно распространённое заболевание, пожалуй, у взрослого населения это самое распространённое глазное заболевание и самая распространённая причина снижения остроты зрения, к счастью, обратимое. Что такое катарактус? Это водопад или брызги водопада. Ну, вот вы видите, что зрачок при катаракте становится белого цвета, и пена водопада тоже белая, поэтому, действительно, очень похожи. Классификация катаракт. Какие бывают катаракты? Они бывают врождённые и приобретённые. Врождённые катаракты бывают наследственные, которые передаются из поколения в поколение, или внутриутробные, обусловленные либо генетическими мутациями, либо хромосомными дефектами, какими-то метаболическими нарушениями или внутриутробными инфекциями. Приобретённые катаракты бывают старческие, осложнённые, травматические, лучевые, катаракты при общих заболеваниях, катаракты токсические. Виды врождённых катаракт. Врождённые катаракты имеют несколько типичных форм. То есть э-э, различные хрусталики мутнеют определённым образом при наличии тех или иных врождённых каких-то причин. Врождённые катаракты бывают полярные, когда помутнение локализуется в полюсе хрусталика, либо в переднем, либо в заднем, либо в обоих. Веретеообразный. Передняя пирамидальная катаракта - это помутнение переднего полюса хрусталика с выпячиванием. Веретеобразные катаракты, когда передние-задние полярные катаракты соединены ещё таким тяжом помутнения внутри хрусталика. Катаракты слоистые или зонулярные, катаракта задняя чашеобразные, ядерная катаракта, когда мы имеем помутневшее ядро хрусталика, кортикальная катаракта, когда мутнеют поверхностные кортикальные слои. Ну и, наконец, полная или полиморфная катаракта, когда она не имеет определённой формы и, как правило, поражает весь хрусталик. Вот здесь мы видим полярную катаракту, переднюю и заднюю, помутнение локализуется строго в полюсе хрусталика. Оно может быть разного размера, от точечного, практически случайно находя которую мы случайно находим при осмотре, до довольно выраженного, который практически полностью перекрывает возможность зрения при узком зрачке на ярком солнечном свете. Это зонулярная или слоистая катаракта. Она бывает разной степени выраженности. Иногда эти помутнения при слоистых катарактах характеризуются по периферии хрусталика, не вызывают выраженного снижения остроты зрения и напоминают снежную бурю, хрусталики, как хлопья снега. А иногда они собираются как бы вместе и возникает такое чередование мутных и прозрачных слоёв хрусталика. Эти чередующиеся мутные и прозрачные слои формируют вот такой довольно обширное ядро помутнения, а на периферии у этого ядра можно увидеть ещё дополнительные штрихообразные помутнения, так называемые наездники. Вот эта катаракта вызывает уже выраженное снижение остроты зрения, и зонулярная катаракта - это, пожалуй, одна из самых типичных форм врождённых катаракт. Вот так выглядят дети с разными формами врождённых катаракт.
[9:57]Как же лечить врождённые катаракты? Лечение, конечно, только хирургическое, то есть мутный хрусталик можно только удалить. Каковы показания к хирургическому лечению врождённой катаракты? Это возникновение вторичного косоглазия, то есть невидящий глаз, он, как правило, отклоняется, обычно у детишек к носу. Это невозможность рассмотреть глазное дно, то есть провести офтальмоскопию, то есть если врач через мутную среду не может увидеть глазное дно, значит, ребёнок через эту мутную среду ничего не может увидеть. Ну, а у более старших детей это острота зрения ниже 3/10. Какая же операция проводится при врождённой катаракте? Эта операция называется аспирация врождённой катаракты. Дело в том, что хрусталик детский, он настолько мягкий, что можно просто аспирировать его через небольшой прокол с помощью специальной аспирационной вакуумной конюли. С противоположной стороны также через маленький прокол постоянно подаётся ирригационный раствор, чтобы эта аспирация сопровождалась проводилась на глазу с постоянным уровнем внутриглазного давления. Проводится эта аспирация, в общем-то, достаточно быстро и технически несложно. Когда надо лечить врождённые катаракты? Дело в том, что это зависит от выраженности этой катаракты. При полных и зоналярных катарактах, значительно снижающих остроту зрения, удалять её желательно в первые месяцы жизни, даже в первые недели, если есть возможность дать адекватное анестезиологическое пособие ребёнку. Поскольку длительно существующая катаракта, препятствующая проникновению лучей света на сетчатку, вызывает формирование так называемой обскурационной амблиопии, то есть слепоты от неупотребления. Дело в том, что если клетки коры головного мозга длительное время не получают адекватных образов, то в них даже могут развиться вторичные дистрофические изменения. И в последующем, если мы уберём катаракту в более старшем возрасте, такой пациент уже никогда не получит высокой остроты зрения за счёт того, что изображения, которые поступают в этот глаз, уже корой головного мозга адекватно различаться не будут. При небольших, полярных и других формах катаракты, если они не препятствуют офтальмоскопии, мы хорошо видим глазное дно и видим, что ребёнок этим глазом фиксирует предметы, лечение можно отсрочить и посмотреть на то, какая у него будет острота зрения в дальнейшем и решить вопрос о том, надо ли эту катаракту удалять или она не будет снижать остроту зрения, и можно будет просто оставить её и наблюдать за ней. Переходим к возрастным катарактам и начинаем с самой распространённой - старческой катаракты. Возрастная или старческая катаракта может развиваться по двум как бы типам, это может быть корковая или серая катаракта и ядерная или бурая катаракта. В своём развитии возрастная катаракта проходит четыре стадии. Это начальная, незрелая, зрелая и перезрелая катаракта. Сейчас мы последовательно разберём с вами все эти стадии. Если катаракта начинает развиваться по корковому типу, то есть начинают мутнеть корковые наружные отделы хрусталика и корковые слои, то сначала помутнения развиваются в виде так называемых штрихов или спиц на периферии. То есть, нарушается проницаемость капсулы хрусталика, нарушается белковый состав хрусталика и постепенно на периферии между хрусталиковыми волокнами формируются участки помутнений. Острота зрения постепенно начинает снижаться. Она снижается медленно, безболезненно. Вот в эту стадию надо отдифференцировать катаракту от открытоугольной первичной глаукомы. Пациент может отмечать появление мушек перед глазами, затруднения, например, при чтении. Если мы посмотрим в проходящем свете, то, как я уже сказал, при корковой катаракте мы увидим на периферии чёрные штрихи и глыбки помутнений. Если катаракта развивается по ядерному типу, то в этой стадии мы можем увидеть буроватого цвета уплотнённое ядро хрусталика. И хотя оно бурое и уплотнённое, но пациент ещё через это ядро может видеть, но при этом может изменяться коэффициент преломления ядра хрусталика. Он увеличивается, и у пациента вдруг, ни с того ни с сего, на старости лет может возникнуть близорукость, то есть возникает так называемый миопизирующий факосклероз. Потихонечку, в данном случае, как я уже сказала, начинает повышаться проницаемость капсулы хрусталика. И хрусталик начинает поступать внутриглазная жидкость, возникает начинается так называемое воднение, то есть между волокнами хрусталика появляются так называемые водяные щели, а под капсулой мы можем увидеть пузырьки или вакуоли. Но это воднение в начальную стадию катаракты ещё слабо выражено. Незрелая катаракта. Помутнение хрусталика продолжается и продолжается его воднение и набухание. Это воднение в стадию незрелой катаракты становится достаточно выраженным и активным. Хрусталик притягивает воду, вещество его мутнеет, он приобретает такой перламутровый оттенок за счёт оводнения, острота зрения может снизиться уже ниже 1/10, то есть до сотых, глубина передней камеры может уменьшиться. Если это воднение будет особенно выражено, то хрусталик может настолько увеличить свои размеры, что начнёт очень плотно контактировать со зрачковым краем радужки. Нарушится отток жидкости из задней камеры в переднюю, и мы получим, по сути дела, осложнение, острый приступ, но не первичной закрытоугольной, а вторичной факогенной глаукомы, то есть глаукомы, связанной с патологией хрусталика с изменением его строения или морфологии. То есть, вторичная факоморфическая глаукома развивается в этом случае. Если же всё проходит спокойно, катаракта не достигает вот той степени оводнения, чтобы вызвать приступ глаукомы и не удаляется по каким-то причинам в эту стадию, то следующая стадия развития катаракты - это зрелая катаракта. В эту стадию хрусталик начинает воду терять, происходит его дегидратация, вещество хрусталика полностью мутнеет, передняя камера углубляется. В просвете зрачка мы можем увидеть вот тот беловато-сероватый хрусталик, который древние греки сравнивали с пеной водопада. Острота зрения здесь ещё более снижается, то есть человек уже не может видеть предметов, он не может читать буквы на таблице и не может даже видеть близко расположенные предметы, он может только ощущать свет. То есть этот глаз различает свет и темноту, причём, что очень важно, острота зрения снижается до правильной светопроекции. Вот в данном случае здесь написано единица делённая на бесконечность, проекцию люцис церта, правильная проекция света, то есть человек может точно определить, с какой стороны в глаз попадает свет. О чём это говорит? О том, что структуры глазного дна у этого человека не страдают, у него нет дегенеративных изменений в сетчатке и в зрительном нерве, а снижение остроты зрения обусловлено только патологией хрусталика. Вот в этой ситуации мы рассчитываем на то, что после того, как мы уберём катаракту, мы вернём полностью остроту зрения нашему пациенту. Если же мы перепутали катаракту с глаукомой, или у человека на глазном дне имеются выраженные какие-то ещё дегенеративные изменения, то у него острота зрения снизится до светопроекции, но он уже не сможет определить, с какой стороны в глаз попадает свет. Тогда это будет светоощущение с неправильной проекцией или ноль. Вот в этом случае, если мы имеем светоощущение с неправильной проекцией или ноль, мы уже не можем обещать человеку вернуть остроту зрения после удаления катаракты. К большому сожалению, удаление хрусталика не приведёт к восстановлению зрительных функций. Если по каким-то причинам катаракта не удаляется и в зрелую стадию, и остаётся в глазу, то далее она перезревает, развивается стадия перезрелой катаракты, которая, в свою очередь, делится на две подстадии. Сначала опять начинается воднение хрусталика, повторное воднение и разжижение хрусталиковых масс. То есть, белки хрусталика деструируются, волокна распадаются, хрусталик становится жидким и приобретает молочный цвет. Так и называется эта стадия - молочная катаракта. Разжиженные хрусталиковые массы постепенно начинают выходить за пределы хрусталиковой капсулы и рассасываться. Каким образом они рассасываются? Они переходят с током влаги из задней камеры в переднюю и уходят через трабекулу, через пути оттока. Но я вам говорила, что вещество хрусталика - это для глаза антиген. И вот тут вот может начаться как раз развитие реакции антиген-антитело. То есть это может вызвать отёк трабекулярных щелей и волокон, затруднение, сужение трабекулярных щелей, затруднение оттока внутриглазной жидкости. И в эту стадию может опять развиться такое осложнение, как вторичная факогенная глаукома. Но она уже будет не факоморфическая, а факолитическая, связанная с рассасыванием хрусталиковых масс. Ну, если же этого не происходит, и вещество хрусталика постепенно рассасывается и уходит из глаза, то следующая стадия развития перезрелой катаракты - это так называемая морганиева катаракта. То есть внутри капсулы хрусталика уже практически не остаётся вещества, остаётся только плотное бурое ядро, которая по этой капсуле просто болтается, поскольку уже не опирается на хрусталиковые массы. И в тот момент, когда человек сидит, ядро это опускается вниз, и мы можем увидеть вот такое как заходящее солнце. Мы видим верхний полюс опустившегося вниз бурого ядра. Иногда даже в эту стадию через если полностью рассасываются хрусталиковые массы, то мы можем даже увидеть через вот верхнюю часть хруста э-э хрусталиковой капсулы розовый рефлекс с глазного дна. И после долгих лет слепоты иногда к таким пациентам раньше даже возвращалось какое-то, правда, очень низкое, но зрение. Ну, сейчас мы уже пациентов с такими стадиями катаракты не видим, поскольку до такой стадии мы просто развитие катаракты уже не доводим. Несколько слов об осложнённых катарактах. Что такое осложнённая катаракта? Это катаракта, которая развилась на фоне какого-либо имеющегося уже в глазу другого заболевания. Например, у ВИТа или высокой осложнённой близорукости, или катарактов в глаукомном глазу, или катаракта при увеопатиях, таких как синдромы Фукса или Познера-Шлоссмана. Катаракты при общих заболеваниях чаще всего развиваются при наличии сахарного диабета, при патологии паращитовидных желёз, это так называемая тетаническая катаракта. Это может быть дерматогенная катаракта, например, при склеродермии, или катаракта при миотонических дистрофиях. Токсические катаракты провоцируются различными токсическими веществами. Чаще всего нафталином, тринитротолуолом, динитрофенолом, ртутью, а также это могут быть катаракты при сидерозе и халькозе. Об этом мы будем говорить тогда, когда будем говорить о повреждениях органа зрения. Хочу только сейчас сказать, что сидероза халькоз - это отравление глаза окислами железа и меди. Какие ещё могут быть другие катаракты? травматическая, возникшая в результате либо тупой травмы, вот она в виде такого вот цветка развивается иногда. Или в результате проникающего ранения, когда повреждается передняя капсула хрусталика и мутнеет его вещества вещество. Или лучевая катаракта, спровоцированная радиоактивным облучением. В чём заключаются методы исследования больных с заболеваниями хрусталика? Каким образом мы их обследуем? Проводим визометрию, обязательную тонометрию, поскольку это возрастные пациенты, и нам надо исключить развитие первичной глаукомы. Дальше это исследование в проходящем свете, вот мы видим внизу на левом слайде. Это основной метод исследования, который позволяет нам определить прозрачность оптических сред. То есть мы либо видим розовый рефлекс глазного дна, либо мы его не видим, либо мы видим на фоне розового рефлекса чёрные помутнения. Это, конечно же, биомикроскопия, то есть исследование пациентов в защилевой лампой. Это может быть ультразвуковое исследование АБ-сканирование, которое позволяет нам увидеть, а что творится внутри глаза тогда, когда оптические среды прозрачны и мы не можем глазом туда заглянуть. Лечение возрастной катаракты начинается всегда с медикаментозного воздействия. В стадию начальной катаракты, когда острота зрения ещё достаточно высокая, нет нужды удалять хрусталик. Но первые изменения уже возникли, мы можем попытаться развитие этих изменений задержать. Мы не можем их полностью устранить катаракта уже начавшаяся не может притерпеть обратного развития. Но задержаться в своём развитии она может. Каким образом это можно сделать? Закапывать в глаза специальные капли, которые улучшают обмен веществ в хрусталике. Это так называемые витаминные капли. Ну, вот здесь приведены некоторые примеры - это такие капли, как катаром, каталин, квинакс. Ну, правда, сейчас в последнее время говорят, квинакс уже снят с производства, это витой дурол. Капают эти капли постоянно два раза в день длительно, может быть, на протяжении всей жизни. У части больных удаётся задержать развитие катаракты и иногда даже избежать хирургического лечения. Если же этого не происходит, то дальнейшее лечение катаракты возможно только хирургическое, то есть удаление мутного хрусталика и либо замена его на искусственный хрусталик, либо другие средства какие-то коррекции. На этом первая часть нашей лекции заканчивается. Вторая часть нашей лекции будет посвящена хирургическому лечению катаракты. Итак, несколько слов об истории.
[24:16]Исторически первым и долгое время единственным способом возвращения зрения пациентам с катарактой была реклинация или недавление катаракты. Ну, на первой лекции я вам уже говорила об этом. В чём заключался заключался способ недавления катаракты. Довольно большое такой крупной бронзовой или медной иглой, по сути дела, прокалывался глаз человека, и хрусталик сталкивался со своего места и погружался в стекловидное тело. Таким образом восстанавливалось проведение лучей света глазом. Острота зрения, конечно, при этом получалась в результате очень низкая, поскольку линзы силой 20 диоптрий уже в глазу, по сути дела, не было. Но, тем не менее, это было лучше, всё-таки, чем полная слепота. Ну и, конечно же, здесь не было ни соблюдения асептики и антисептики, и процент осложнений при подобном вмешательстве был очень и очень велик. Продолжалась подобного рода устранение катаракты достаточно долго от времён доисторических от Древнего Египта до практически 18 века. То есть в Европе вот на площадях мы видим, цирюльники проводили это не сдавление катаракты. Первую полосную операцию по удалению хрусталика выполнил в 1748 году француз Жак Двель. Литература очень мало даёт сведения о том, как это всё происходило и что в результате получалось, но, тем не менее, сведения о том, что он это делал, в литературе имеются. Ну, а расцвет хирургии катаракты начался уже со второй половины 19 века, и огромная заслуга здесь принадлежит немецкому офтальмологу Альбрехту фон Грефе. Он предложил, выполнил и, так сказать, внедрил линейную экстракцию катаракты и предложил специальный нож, вот он здесь виден на слайде, для того, чтобы вскрывать роговицу по лимбу для последующего удаления хрусталика. Какие вообще существуют виды удаления катаракты? Это два вида операций - экстракапсулярная и интракапсулярная. Что такое экстракапсулярная экстракция катаракты? Это вскрытие передней капсулы хрусталика и удаление вещества хрусталика и ядра, тогда как капсула хрусталика остаётся внутри глаза. Что такое интракапсулярная катаракта? Это удаление хрусталика целиком вместе с капсулой. Операция Грефы относилась к экстракапсулярным. Реклинация - это была интракапсулярная, ну не экстракция, а как бы, так сказать, удаление интракапсулярное, поскольку хрусталик смещался со своего места целиком. А ну, о том, какую спираль сделала история и как в дальнейшем совершенствовались эти методы, я вам сейчас расскажу. Итак, экстракапсулярная экстракция катаракты, которую предложил Двель и усовершенствовал фон Грефе. В чём заключалось? Роговица вскрывалась по лимбу практически наполовину окружности глаза, далее вскрывалась передняя капсула хрусталика. С помощью специальных шпателей и ножей убиралось ядро, удалялось, вымывалось или выскребалось вещество хрусталика, и далее роговица укладывалась на место. Сначала не накладывались швы вообще, накладывалась тугая давящая повязка на оба глаза, чтобы роговица сама как бы приклеилась и заросла. С появлением шовного материала начали накладываться швы на этот разрез роговицы, ну, и, собственно говоря, на этом операция заканчивалась. Преимущества этой операции были на тот момент какие? Это, конечно же, возможность вернуть зрение, но эта операция обладала огромным количеством недостатков. Ну, во-первых, никогда не удавалось удалить вещество хрусталика полностью. В результате оно потом опять мутнело, и, в общем-то, острота зрения, которую получали в результате этой операции, была достаточно низкая. Опять же, оставшиеся вещество хрусталика, поскольку оно антиген для глаза, вызывало довольно часто выраженную воспалительную реакцию, послеоперационный иридоциклит. А оставшаяся задняя капсула хрусталика, как правило, всегда мутнела потом и развивалась так называемая вторичная катаракта, то есть это помутнение задней капсулы хрусталика после удаления первичной катаракты. И таким образом удаление катаракты не удовлетворяло офтальмологов до тех пор, пока в 1961 году польский офтальмолог Крвавич не предложил новый способ интракапсулярного удаления катаракты - криоэкстракцию. В чём заключалась эта операция? Вскрывалась роговица по лимбу, вот вы видите, и с помощью специального наконечника, куда внутрь набивалась сухая углекислота, создавался холод. На конце температура на конце этого наконечника была -60°. Ну, поскольку хрусталик влажный, вот этот наконечник приставлялся к хрусталику, и хрусталик к нему примерзал. И затем с помощью экстрактора аккуратно хрусталик целиком вынимался из глаза. При этом ценовые связки обрывались, никакого вещества уже хрусталикового не оставалось, практически оставались только прозрачные среды, далее разрез роговицы заживался, на этом операция заканчивалась. В чём преимущество криоэкстракции катаракты? Ну, во-первых, сразу мы получали очень высокую остроту зрения, практически до единицы. Не было послеоперационного воспаления. То есть офтальмологи очень долго восхищались криоэкстракцией катаракты, её выполняли очень и очень широко. Но со временем восхищение сменилось некоторым разочарованием, как у каждой медали здесь были две стороны. Во-первых, устранялась полностью преграда между задним и передним отделами глаза. То есть, по сути дела, мы получали живое стекловидное тело прямо в области зрачка, а мембрана стекловидного тела достаточно тонка, она легко рвётся. И стекловидное тело практически бы могло вывалиться в переднюю камеру, при контакте с роговицей вызвать дистрофические изменения, нарушить прохождение света и преломление лучей, и тем самым, э, значительно ухудшить результаты операции. А кроме того, поскольку при удалении хрусталика возникали тракции за циновые связки, а в послеоперационном периоде иногда развивалась э уже послеоперационная поздняя отслойка сетчатки. Почему? Потому что вот эти как бы подёргивания, они иногда приводили к микроразрывам на периферии сетчатки, а дальше уже под эти разрывы заходила внутриглазная жидкость и вызывала отслойку сетчатки. Это, к сожалению, было достаточно неприятным осложнением именно криоэкстракции катаракты. Дальнейшее усовершенствование техники удаления катаракты привело к появлению современной факоэмульсификации катаракты, которую предложил доктор Келман в 1967 году. В чём заключается суть факоэмульсификации? В том, что плотное ядро хрусталика дробится с помощью ультразвука. И можно удалить всё это вещество уже не производя больших разрезов роговицы, а через узкий прокол с помощью специального аспирационного наконечника, можно эвакуировать раздробленное ядро его фрагменты и хрусталиковые массы. Причём проводится это с одновременной ирригацией, то есть в глаз либо через другой наконечник, либо через этот же постоянно подаётся физиологически сбалансированный раствор. Таким образом можно весьма мало травматично и достаточно полноценно удалить всё вещество хрусталика. А после появления гибких интраокулярных линз через этот же маленький разрез можно имплантировать и искусственный хрусталик, и тем самым произвести эту операцию высокотехнологично и мало травматично. Состояние глаза с искусственным хрусталиком внутри называется афакия.
[31:56]Ну, сейчас достаточно мало уже людей с афакией, но они ещё есть, есть люди, которым по каким-то причинам хрусталик либо не был имплантирован, либо это просто невозможно было сделать. Каковы же признаки афакии в глазу пациента? Ну, во-первых, после того, как мы удаляем линзу силой 20 диоптрий, у пациента развивается, конечно же, высокая гиперметропическая рефракция. Если корректировать её очками, то есть линзы вынесены за пределы глазного яблока, то потребуется стекло силой +10, +13 диоптрий. Ну, если имплантировать хрусталик внутри глаза, то его средняя преломляющая сила должна быть около 20-25 диоптрий. Далее мы убрали хрусталик и увидели глубокую переднюю камеру, потому что радужка отодвинулась назад. А кроме того, она потеряла опору, она же в норме обычно опирается на хрусталик, а тут при движении глаза ээ возникает такое колыхание радужной оболочки или её дрожание, которое называется иридодонез. Вот это три признака афакии: высокая гиперметропическая рефракция, глубокая передняя камера и дрожание радужки при движении глаза - иридодонез. Что же делать, если в глазу нет хрусталика? Необходимо как-то дать человеку полноценное зрение. Афакию необходимо корректировать. Какие существуют способы коррекции афакии? Это очки, контактные линзы, либо интраокулярная коррекция. Когда мы можем применить очковую коррекцию афакии? Только если это афакия двусторонняя. Когда мы сейчас имеем дело с двусторонней афакией? Мы имеем это дело с двусторонней афакией, как правило, у детей, когда у них имеется двусторонняя врождённая катаракта и она удаляется. Дело в том, что корректировать детям афакию с помощью искусственного хрусталика весьма и весьма затруднительно, потому что невозможно точно рассчитать его силу. Детский глаз всё время растёт, поэтому, если мы рассчитаем, допустим, силу интраокулярной линзы на данный момент, то буквально пройдёт год-полтора, глаз вырастет, преломляющая сила размер глаза изменится. И рассчитанный хрусталик перестанет соответствовать данной величине глаза. И вот так будет изменяться глазное яблоко вплоть до 7-8, иногда 10-летнего возраста. Поэтому маленькому ребёнку, к сожалению, интраокулярная коррекция афакии показана далеко не всегда, не всегда можно это сделать. Поэтому приходится убирать хрусталик, оставлять афакию и корректировать её очками. А имплантацию искусственного хрусталика проводить уже в более старшем возрасте, когда ребёнок вырастает, и хрусталик можно рассчитать более точно. Ну, а контактной коррекции я много говорить не буду. Здесь на глаз надевается контактная линза. И вот это способ, который можно применить при коррекции односторонней афакии. Дело в том, что если в одном глазу единица зрения, а в другом нет хрусталика, то разницу в очковых линзах в 10 диоптрий пациент не перенесёт. Максимально возможное переносимое разница для взрослого человека - это две диоптрии. Поэтому очки в данном случае это не вариант, и одностороннюю афакию можно, например, корректировать контактной линзой. Контактная линза входит непосредственно в оптическую систему глаза, и уже не создаёт тех искажений, то искажений, которые возникают при ношении очков. Вот это один из способов коррекции односторонней афакии. Ну, и наиболее современный способ коррекции афакии, как односторонний, так и двусторонний - это интраокулярная коррекция, предложенная Гарольдом Ридли и впервые выполненная 29 ноября 1949 года. Дело в том, что Гарольд Ридли заметил, что у американских лётчиков, э-э воевавших во Вторую мировую войну, и получивших проникающие ранения глаза, осколками от э-э разбившейся кабины самолёта, а кабина делалась из полиметилметакрилата, из пластмассы. Эти осколки внутри глаза очень длительное время находились и не вызывали никакой реакции, то есть находились внутри глаза абсолютно инертно. И это навело Ридли на мысль сделать искусственный хрусталик из полиметилметакрилата с тем, чтобы попытаться вот восстановить зрение пациентам с афакией. Ну, за это время, конечно, прошло очень много времени, и хрусталики сейчас уже делаются совершенно другие. В нашей стране пионером интраокулярной коррекции был великий академик Святослав Николаевич Фёдоров, который имплантировал первый искусственный хрусталик в 1962 году. Тогда в своё время у нас в стране была очень бурная дискуссия по поводу того, можно или нельзя имплантировать хрусталики внутри глаза. Вот здесь мы видим рядом со Святославом Николаевичем Фёдоровым двух профессоров, профессора Беляева из Иванова, который был категорическим противником имплантации искусственных хрусталиков в глаз. И нашего учителя, профессора Тихона Ивановича Ерошевского, заведующего кафедрой глазных болезней нашего института длительное время, который был в своё время чуть ли не единственным человеком, поддержавшим Святослава Николаевича Фёдорова, благодаря чему интраокулярная коррекция у нас в стране получила своё развитие и благодаря чему мы пришли к тем прекрасным достижениям, которые мы имеем сейчас. А хрусталики имели очень много разных модификаций, сначала они были жёсткими, делались из полиметилметакрилата, располагаться они могли в разных местах глаза. Либо в передней камере, либо в области зрачка, фиксируясь вот этими вот отростками и дужками, либо за радужкой располагались и опирались своими опорными элементами в цилиарную борозду. Но постепенно они модифицировались, начали изготавливаться из акрила и других мягких пластмасс. Их стало можно уже свернуть, имплантировать в глаз через маленький прокол, а самое главное, имплантировать уже внутрь капсульной сумки хрусталика. То есть сделать отверстие в передней капсуле и эвакуировать изнутри с капсульного мешка ядро и хрусталиковые массы после того, как они раздроблены ультразвуком, и уже в чистой капсульный мешок имплантировать гибкую, мягкую интраокулярную линзу. Состояние глаза с искусственным хрусталиком внутри называется артифакия. Вот здесь мы видим расположение так называемой ирис-клипс линзы, которая расположена в области зрачка. А видим расположение переднекамерной линзы, когда она стоит перед зрачком и упирается дужками в угол передней камеры. А вот на нижнем правом снимке - это расположение уже современной внутрикапсульной линзы в задней капсуле, и практически её даже и не видно в просвете зрачка. Мы можем увидеть её только при биомикроскопии, внимательно посмотрев. Какие могут быть осложнения интраокулярной коррекции? Сразу хочу сказать, что в последнее время осложнений этих становится всё меньше и меньше. А вот раньше, когда линзы были жёсткие, изготавливались из полиметилметакрилата, одним из основных осложнений была дистрофия роговицы. Если эта жёсткая линза начинала по каким-то причинам касаться задней поверхности роговицы, то возникала её дистрофия и помутнение. И единственным способом лечения этого осложнения была кератопластика. Вот вы здесь видите глаз после кератопластики. А другое осложнение - это дислокация интраокулярной линзы или смещение её со своего места. Ну, к сожалению, и сейчас такое осложнение может ещё иногда встречаться по разным причинам. Э либо пациент не соблюдает режим и применяет какие-то, так сказать, избыточные физические нагрузки, либо он получает травму, э либо структурные какие-то особенности глаза предрасполагают к тому, чтобы линза, допустим, смещалась и не стояла плотно на своём месте. Дислокация требует хирургического лечения и подшивания линзы. Вот здесь внизу вы видите операцию подшивания линзы либо к радужке, либо в области склеры для того, чтобы она стояла на своём месте и не смещалась. Следующее осложнение - это вторичная катаракта. Тоже раньше это развивалось чаще, сейчас меньше. Дело в том, что если после удаления передней капсулы хрусталика её часть сохраняется и на ней сохраняются эпителиальные клетки, которые продуцируют хрусталиковые волокна, эта продукция продолжается. Но волокна уже не имеют правильной формы, они скатываются в такие вот прозрачные шары, и эти шары выстилают заднюю, оставшуюся заднюю капсулу хрусталика. Дальше они мутнеют и формируют такую вот мутную плёнку, так называемую вторичную катаракту. Вот шары эти называются шары Эльшнига, а помутнение задней капсулы - это фиброз задней капсулы, и понятно, что и то, и другое явление резко снижают остроту зрения и требуют дополнительного вмешательства для восстановления прозрачности задней капсулы хрусталика. Как это делается? Ну, дело в том, что соскрести или убрать эти помутнения невозможно, возможно только проделать дополнительное отверстие в задней капсуле хрусталика, и, как правило, выполняется оно с помощью лазера, высокоэнергетического, который вызывает такой взрыв в ткани и формирование отверстия в задней капсуле. Это у взрослых, а у детей, к сожалению, приходится прибегать к хирургическому рассечению задней капсулы, потому что маленькие дети не сидят за лазером, и выполнить лазерную десцезию им бывает невозможно. Ну, собственно говоря, на этом вторая часть нашей лекции заканчивается. Спасибо за внимание.